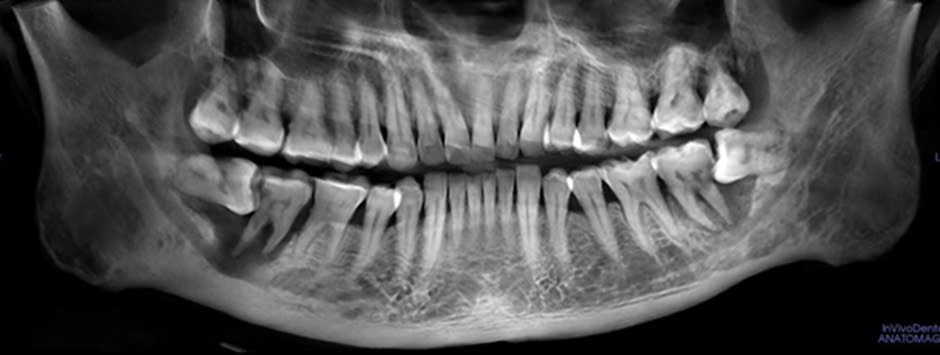
Răng khôn (răng số tám hay răng hàm lớn thứ ba) là răng mọc cuối cùng, thường mọc ở độ tuổi trưởng thành từ 18 đến 25 tuổi. Đây là răng hay gây nhiều biến chứng nhất trên cung hàm. Trong quá trình mọc và suốt thời gian tồn tại, răng khôn gây ra rất nhiều tai biến.
I. RĂNG KHÔN LÀ GÌ?
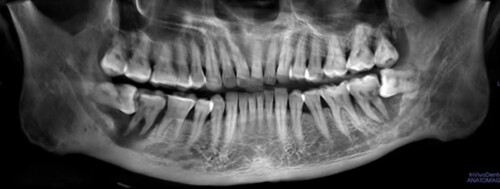
Răng khôn (răng số tám hay răng hàm lớn thứ ba) là răng mọc cuối cùng, thường mọc ở độ tuổi trưởng thành từ 18 đến 25 tuổi. Đây là răng hay gây nhiều biến chứng nhất trên cung hàm. Trong quá trình mọc và suốt thời gian tồn tại, răng khôn gây ra rất nhiều tai biến. Các tai biến do răng khôn gây ra cần phải điều trị chiếm một tỷ lệ cao trong các bệnh về răng miệng, bao gồm:
- Chứng đau dây thần kinh vùng đầu lan tỏa hoặc khu trú (Neuralgias)
- Viêm quanh thân răng (Pericoronitis)
- Sâu răng hàm lớn thứ hai và chính răng khôn
- Tiêu xương nâng đỡ của răng hàm lớn thứ hai
- Cản trở sự mọc răng vĩnh viễn
- Cản trở quá trình chỉnh nha
- Gây bệnh lí khớp thái dương hàm
- Cắn má, dắt thức ăn, hôi miệng…
Nhổ răng là một khái niệm rất quen thuộc với tất cả mọi người. Ngay từ lúc răng sữa thay, các bố mẹ và trẻ cũng rất quen thuộc với từ nhổ răng. Trước đây, nhiều người đã rất lo lắng về nhổ răng, đặc biệt là những răng khôn ngầm khó.
Làm sao để chúng ta có kiểm soát để có được ca phẫu thuật an toàn, nhanh chóng, và dễ chịu nhất cho bạn?
Quy trình thăm khám sẽ gồm nhiều bước về khác thác tiền sử bệnh lí toàn thân, tình trạng trong miệng cũng như xquang và một số xét nghiệm nếu cần thiết. một số điểm trước khi nhô răng bác sỹ của bạn cần đánh giá được
1. Đánh giá các yếu tố toàn thân
A, Toàn thân
Trước khi làm thủ thuật, cần khai thác xem bệnh nhân có các bệnh toàn thân nào không, được điều trị như thế nào và kết quả hiện nay ra sao. Bệnh toàn thân thuộc chống chỉ định tuyệt đối hay chống chỉ định tạm thời. Bệnh nhân có cần sự chuẩn bị trước mới có thể làm thủ thuật được hay chúng ta phải lựa chọn giải pháp phẫu thuật khác hoặc thoả hiệp đối với bệnh nhân có bệnh toàn thân. Việc sử dụng thuốc tế cũng khác với người bình thường như thuốc tế không adrenaline, liều lượng hạn chế cũng gây khó khăn cho quá trình nhổ răng.
B, Thể trạng, tâm lý và nhân cách
Bệnh nhân có thể trạng khoẻ mạnh, tâm lý vững vàng sẽ thuận lợi cho quá trình làm thủ thuật. Ngược lại những bệnh nhân thể trạng yếu do bản chất của bệnh nhân hay do hôm trước đau mất ngủ hay làm việc ca đêm… cũng như nhân cách yếu dễ gây nguy hiểm cho quá trình làm thủ thuật. Bệnh nhân có nhân cách yêu cũng dễ bị tai biến và sợ hãi gây khó khăn cho bác sĩ tiến hành thủ thuật.
C, Tuổi và giới tính
Trẻ em, bệnh nhân nữ thường nhút nhát và hợp tác kém với nha sĩ làm cho quá trình làm thủ thuật khó khăn hơn, chúng ta cần phải có cách tiếp cận phù hợp đối với từng loại bệnh nhân. Người già thường sức khỏe giảm sút, nhiều bệnh tật kèm theo khiến chúng ta phải thận trọng và đưa ra những giải pháp đơn giản nhất với chủ trương coi trọng sự an toàn hơn là sự lâu dài cũng như thẩm mỹ.
D, Trải nghiệm về vấn đề nhổ răng
Bệnh nhân chưa từng nhổ răng vĩnh viễn bao giờ sẽ có tâm lý kém hơn cũng như nhiều yếu tố nguy cơ gây biến chứng trong quá trình phẫu thuật. Vì thế chúng ta phải cẩn thận cho những trường hợp này. Những bệnh nhân đã từng nhổ răng vĩnh viễn rồi giúp chúng ta loại trừ khả năng biến chứng, tuy nhiên chúng ta cần hỏi kỹ lần nhổ răng trước có gây tâm lý sợ hãi cho bệnh nhân không, nếu có thì lần nhổ răng này rất dễ thất bại hoặc có tai biến nếu chúng ta không chuẩn bị tốt về tâm lý.
E, Ngưỡng đau và đáp ứng với thuốc tê
Ngưỡng đau thấp và đáp ứng thuốc tê hạn chế do đã từng trải qua gây mê, nghiện rượu, ma tuý hoặc cơ địa cũng sẽ gây khó khăn cho quá trình nhổ răng, đặc biệt những trường hợp khó và nha sỹ tay nghề còn chưa thành thạo.
- Đánh giá các yếu tố lâm sàng tại chỗ
A, Hướng và đường vào của dụng cụ cũng như đường ra của răng
Độ rộng khi há miệng và góc há là yếu tố đầu tiên chúng ta cần đánh giá, bất cứ hạn chế há miệng hay góc há quá nhỏ đều gây khó khăn cho nha sỹ trong quá trình tiến hành thủ thuật, cần có kế hoạch rõ ràng và cụ thể. Mặt khác, cần tìm nguyên nhân của tình trạng hạn chế há miệng, nhất là khít hàm do nguyên nhân nhiễm trùng, loạn năng khớp thái dương hàm, chứng xơ hoá cơ, để có biện pháp phối hợp điều trị. Ngoài ra còn một số nguyên nhân như lưỡi to, cơ cắn lớn hay cục mỡ ở má quá lớn cũng ảnh hưởng tới phẫu trường can thiệp, làm tăng độ khó cho quá trình tiến hành thủ thuật.
B, Các tổ chức lân cận
– Trước khi làm thủ thuật răng ngầm cần khám kỹ tổ chức xung quanh xem có vật liệu phục hồi không. Đối với trường hợp có vật liệu phục hồi ở răng lân cận lớn cần thông báo cho bệnh nhân trước là có thể bị bật khi nhổ răng.
– Đánh giá răng lân cận có lung lay không hay răng mọc chen lấn hoặc mọc lệch vì có nguy cơ nhổ cả răng hay gây sang chấn với những răng đó. Trước khi nhổ cần giải thích cho bệnh nhân rằng răng đã lung lay từ trước tránh bệnh nhân hiểu nhầm là do nhổ răng.
C, Mật độ xương
Theo phân loại của Branmark và cộng sự năm 1985 thì có 4 loại:

– Xương loại IV: 1 điểm
– Xương loại III: 2 điểm
– Xương loại II: 3 điểm
– Xương loại I: 4 điểm
Các yếu tố để tiên đoán mật độ xương là dựa vào vị trí: hàm trên (thường là loại III, IV) hay hàm dưới (thường là loại I, II), tuổi của bệnh nhân: thường ngoài 20 với ngoài 30 và ngoài 40 là khác nhau, mật độ xương tăng thêm một độ tương ứng. Mật độ xương được xác định chính xác qua phim CT cone beam.
| Loại xương | Đo trên CT cone beam |
| D1 | > 1250 Hounsfield units |
| D2 | 850-1250 Hounsfield units |
| D3 | 350-850 Hounsfield units |
| D4 | 150-350 Hounsfield units
|
Bảng 1. Mật độ xương trên phim CT cone beam
D, Khoảng sáng của tổ chức dây chằng quanh răng
Bình thường thì khoảng này có độ dày 0,1 – 0,3 mm
– Khoảng sáng bình thường: 1 điểm
– Khoảng sáng hẹp dưới 0,1 mm nhưng vẫn nhìn thấy: 2 điểm
– Khoảng sáng mất một phần hay toàn bộ: 3 điểm
II. CHỈ ĐỊNH
2.1. Chỉ định bảo tồn răng
Trong trường hợp người bệnh vì một lý do nào đó mà các RHL thứ nhất hoặc thứ hai bị mất hoặc bị tổn thương mất thân răng:
– Có thể phẫu thuật bộc lộ răng ngầm kết hợp với nắn chỉnh để thay thế.
– Hoặc phẫu thuật lấy răng ngầm kết hợp với cấy chuyển răng tự thân để thay thế.
2.2. Chỉ định nhổ răng ngầm
– Răng khôn mọc lệch, ngầm, lạc chỗ gây biến chứng như viêm phần mềm, đau..
– Răng khôn mọc lệch ngầm làm giắt thức ăn và gây sâu răng hàm lớn thứ hai, làm tiêu xương ổ răng phía xa RHL thứ hai.
– Răng khôn ngầm biến chứng có túi viêm quanh thân răng khôn ảnh hưởng tới ống TK….
2.3. Chống chỉ định
A, Chống chỉ định tạm thời
– Bệnh nhân bị bệnh toàn thân chưa được điều trị ổn định, không cho phép tiến hành phẫu thuật như: các bệnh tim mạch, nội tiết, thần kinh, hô hấp, tâm thần, đang hoặc sắp điều trị tia xạ…
– Phụ nữ đang chu kì kinh nguyệt hoặc đang mang thai
– Bệnh nhân lớn tuổi, sức khỏe kém.
– Bệnh nhân đang có biểu hiện viêm nhiễm tại chỗ hoặc toàn thân.
B, Chống chỉ định vĩnh viễn
– Bệnh toàn thân không kiểm soát được
– Sức khỏe quá yếu do tuổi cao, dinh dưỡng không thể phẫu thuật
III. LẬP KẾ HOẠCH PHẪU THUẬT
3.1.Tuân thủ sơ đồ phẫu thuật an toàn.
– Thông qua tiên lượng trước khi phẫu thuật răng khôn, bác sĩ cần phải kiểm soát được 3 nhóm yếu tố: thứ nhất bác sĩ phải được học phẫu thuật miệng đủ khả năng kiểm soát trong phẫu thuật, thứ hai bệnh nhân có chỉ định và đủ điều kiện phẫu thuật và thứ ba là yếu tố cơ sở vật chất: đầy đủ dụng cụ và phương tiện hồi sức cấp cứu.
3.2. Chuẩn bị tâm lý cho bệnh nhân.
– Việc chuẩn bị tâm lý rất quan trọng giúp cho phẫu thuật được an toàn và dễ dàng hơn. Chuẩn bị tâm lý cần tập trung vào những vấn đề bệnh nhân đang lo lắng, phụ thuộc vào nhân cách của bệnh nhân
3.3. Chuẩn bị dụng cụ
– Các dụng cụ cần được lên kế hoạch theo phương án phẫu thuật đã tiên lượng. Dụng cụ phẫu thuật phải đáp ứng được các phương án phẫu thuật đã hoạch định trước.
3.4. Xác định phương pháp vô cảm.
– Xác định các kỹ thuật gây tê được áp dụng, số lượng thuốc tê, loại thuốc tế sử dụng phù hợp với quy mô của phương án phẫu thuật đã đề ra. Lưu ý trong một số trường hợp giải phẫu bất thường sẽ ảnh hưởng đến hiệu lực của gây tê như các nhánh phụ chi phối cảm giác cho răng khôn hàm dưới lại tách ra từ dây thần kinh hàm dưới ở ngang mức lối cầu hay nhánh của dây lưỡi có nhánh nối vào nhánh của dây huyệt ổ răng dưới.
– Tiến hành gây mê khi có phòng mổ hay phương tiện máy gây mê cơ động và bác sĩ gây mê hồi sức, thường áp dụng nhổ nhiều răng khôn cùng lúc hay với bệnh nhân có sự chịu đựng kém.
Ths.Bs Tăng Văn Ngọc