Hiệu quả hỗ trợ của Laser năng lượng thấp trong điều trị nhổ răng khôn hàm dưới
Bác Sĩ: Đặng Đức Mạnh Hải
Thạc Sĩ: Võ Trương Như Ngọc
- Dịch tễ răng khôn hàm dưới mọc lệch
Răng khôn còn có tên gọi khác là răng số 8 (theo cách nói thông thường hàng ngày) hoặc răng hàm lớn thứ ba. Răng khôn hàm dưới là răng mọc phía sau cùng trong cung hàm, thời điểm mọc răng khôn thường vào năm 18 tuổi (17-25 tuổi) – khi mà các răng khác đã mọc ổn định ở trên cung hàm và xương hàm dưới đã ngừng phát triển. Vì thời điểm mọc ở lứa tuổi đã trưởng thành cho nên nên răng hàm này được gọi tên là răng khôn. Do đó, răng khôn hàm dưới hay thiếu chỗ gây ra tình trạng mọc lệch, ngầm. Phẫu thuật nhổ răng khôn hàm dưới là phẫu thuật thường gặp và phổ biến nhất trong phẫu thuật trong miệng. Ở trên thế giới, phẫu thuật nhổ răng khôn được xếp vào một trong những phẫu thuật chiếm tỉ lệ nhiều nhất.
Răng khôn hàm dưới mọc lên có thể gây ra các biến chứng sưng, đau, viêm quanh thân răng, tiêu xương ổ răng, sâu răng, ngoại tiêu răng hàm lớn thứ hai… nặng hơn nữa có thể gây ra những biến chứng ảnh hưởng đến tính mạng như viêm mô tế bào lan tỏa, áp xe dưới hàm, áp xe thành bên họng. Theo Nguyễn Phú Thắng, vị trí răng khôn mọc kẹt vào răng hàm lớn thứ hai hàm dưới chiếm đa số các trường hợp (71,2%).
Ở Mỹ, khoảng 10 triệu chiếc răng khôn được nhổ trên khoảng 5 triệu bệnh nhân mỗi năm. Theo nghiên cứu của Cunha-Cuz thì có tới 59% các trường hợp các nha sĩ khuyên rằng nên nhổ răng sớm để dự phòng các biến chứng có thể xảy đến trong tương lai bởi sự mọc bất thường về vị trí và những biến những của răng khôn mang lại. Ở Việt Nam, theo Nguyễn Anh Tùng thì tỉ lệ răng khôn hàm dưới mọc lệch ngầm khoảng hơn 40% trên các bệnh nhân đến khám tại bệnh Viện răng hàm mặt quốc gia. Trong số các răng khôn hàm dưới thì răng khôn mọc lệch gần chiếm tỉ lệ cao nhất với tỉ lệ khách nhau giữa các tác giả Phạm Như Hải, Lê Ngọc Thanh, Mai Đình Hưng lần lượt là 48%, 77.3% và 68,7%.
- Những triệu chứng thường gặp gây khó chịu cho bệnh nhân sau nhổ răng khôn hàm dưới
Nhổ răng khôn hàm dưới là một thủ thuật thường gặp trong thực hành, nha khoa. Đây là một can thiệp xâm lấn có các triệu chứng sau can thiệp như đau tại chỗ, sưng, nề, chảy máu, hạn chế há miệng, viêm huyệt ổ răng khôn… có thể ảnh hưởng tới chất lượng cuộc sống của bệnh nhân. Trong các triệu chứng kể trên thì sưng, đau và hạn chế há miệng là những triệu chứng thường gặp.
Đau thường nhiều nhất 3-5h sau phẫu thuật và kéo dài trong 2-3 ngày và giảm dần vào ngày thứ 7.
Sưng sẽ nhiều nhất vào 12-48h sau nhổ và giảm dần sau 5-7 ngày.
Hạn chế há miệng có thể nhiều nhất ở 5 giờ đầu tiên và kéo dài trong 2-3 ngày và giảm dần sau đó 7 ngày. Mức độ hạn chế há miệng sẽ giảm dần khi mà mức độ sưng, đau giảm dần12.
Sau nhổ răng, bệnh nhân sẽ được sử dụng các biện pháp hỗ trợ để làm giảm những triệu chứng sưng, đau, hạn chế há miệng… ví dụ như những phương pháp truyền thống: trườm lạnh, sử dụng giảm đau, corticosteroids hoặc hiện đại hơn là sử dụng laser năng lượng thấp.
- Các phương pháp hỗ trợ giảm đau sau nhổ răng khôn hàm dưới3.1. Chườm lạnh (cryotherapy)
Sau nhổ răng khôn, việc chườm lạnh liên tục 30 phút đem lại hiệu quả chưa thực sự rõ ràng. Chườm lạnh ngay sau khi nhổ răng sẽ giúp giảm đau nhẹ, không có hiệu quả giảm sưng, hạn chế há miệng.
Khi chườm lạnh, nhiệt độ bề mặt da sẽ giảm xuống, các mạch máu co lại, giảm tuần hoàn xung quanh vùng nhổ răng, giảm trao đổi chất ở mô, giảm tính thấm của mạch máu và giảm dẫn truyền thần kinh.
Ưu điểm của phương pháp này là dễ làm, tiết kiệm, bệnh nhân dễ dàng áp dụng.
Tuy nhiên, chườm chỉ có tác dụng trong thời gian đầu ngay sau nhổ răng.
3.2. Nhổ răng không sang chấn/ sang chấn tối thiểu
Kỹ thuật nhổ răng sang chấn tối thiểu giúp giảm sang chấn lên mô xương và mô mềm trong quá trình nhổ răng, đem lại hiểu quả giảm đau, giảm sưng. Tuy nhiên, kỹ thuật đòi hỏi các bác sĩ lâm sàng phải rèn luyện và có tay nghề cao.
3.3. Sử dụng các chế phẩm có nguồn gốc từ máu
Huyết tương giàu tiểu cầu PRP, fibrin giàu tiểu cầu PRF, huyết tương giàu yếu tố tăng trưởng PRGF là những chế phẩm cô đặc có nguồn gốc từ máu. Bên trong nó chứa tiểu cầu, fibrin và các yếu tố tăng trưởng như là PDGF, FGF, VEGF, EGF…
Việc ghép các chế phẩm có nguồn gốc từ máu đem lại hiệu quả lành thương, giảm đau giảm sưng và giảm tỉ lệ viêm huyệt ổ răng khô ở trên bệnh nhân.
Nhược điểm của phương pháp này là bệnh nhân phải cần lấy máu tính mạch, điều này có thể sẽ gây khó chịu cho bệnh nhân. Trên thực tế, đã có báo cáo về các trường hợp ngất xỉu, choáng, hạ huyết áp, co giật… khi lấy máu tĩnh mạch.
3.4. Sử dụng thuốc sau phẫu thuật nhổ răng
Thuốc giảm đau có chứa paracetamol.
Thuốc chống viêm không Steroid (NSAID).
Thuốc chống viêm có chứa Steroid.
Thuốc kháng sinh.
Tuy nhiên khi sử dụng thuốc sau phẫu thuật trong thức hành lâm sàng đã ghi nhận có những trường hợp bệnh nhân có phản ứng dị ứng, kích thích đường tiêu hóa sau khi sử dụng các loại thuốc giảm đau chứa corticosteroid, không chứa steroid (NSAIDs).
| Thuốc sử dụng sau phẫu thuật nhổ răng khôn | Khuyến cáo | Mức độ khuyến cáo |
| Paracetamol | Liều 1000 mg có tác dụng giảm đau. Không có sự khác biệt giữa dạng sủi và dạng viên | A |
| Ibuprofen | Liều 400 mg có tác dụng giảm đau | A |
| Codein | 30-60 mg có tác dụng giảm đau | C |
| Oxycodone | 5-10 mg có tác dụng giảm đau | B |
| Corticosteroids | Giảm sưng và giảm tình trạng hạn chế há miệng, giảm đau. Tuy nhiên cần kiểm soát liều dùng và đường dùng | A |
| Kháng sinh hậu phẫu | Việc dùng kháng sinh sau phẫu thuật nhổ răng là không cần thiết khi mà không có nhiễm trùng trước phẫu thuật20. | A |
| Nước súc miệng có chứa Chlorhexidine | Sử dụng vào ngày phẫu thật và 2 lần/ngày trong vòng 1 tuần sau phẫu thuật | A |
| Gel Ozone | Sử dụng 2 lần/ngày giúp giảm đau, giảm sưng và hạn chế há miệng | C |
Bảng 1: Khuyến cáo về các thuốc thường được sử dụng sau phẫu thuật nhổ răng khôn
Mức A: Bằng chứng đủ tin cậy để áp dụng
Mức B: Bằng chứng đủ tin cậy để áp dụng trong đa số các trường hợp
Mức C: Phần lớn bằng chứng chỉ ra rằng nên áp dụng, tuy nhiên cần thận trọng
Mức D: Bằng chứng yếu, thận trọng khi áp dụng
3.5. Kem đánh răng Lacalut aktiv
Thành phần trong kem đánh răng Lacalut aktiv có chlohexidine, allatoin, aluminum lactat. Chlohexidine có vai trò kháng khuẩn còn allatoin giúp làm lành vết thương và phục hồi mô lợi.
Aluminum lactat là muối của acid lactic có đặc tính săn se niêm mạc, kết tụ protein và cầm máu nhẹ. Khi protein kết tụ lại, nó sẽ hình thành lớp màng phủ lên trên bề mặt mô lợi giúp bảo vệ lợi trong khoảng thời gian ngắn khỏi các tác nhân kích thích ngoại sinh. Ngoài ra lacalut aktiv còn có tác dụng chống viêm và giảm đau nhờ hiệu quả làm săn se niêm mạc.

Hình 3.1. Kem đánh răng Lacalut aktiv có chứa thành phần chlohexidine, allatoin, aluminum lactat.
3.6. Sử dụng Laser năng lượng thấp
Laser là từ viết tắt của Light Amplification by Stimulated Emission of Radiation, dịch theo tiếng việt là khuyeechs đại ánh sáng bằng phát xạ cưỡng bức. Laser không thuộc loại bức xạ ion hóa như tia gamma hay tia X, do đó không chứa đựng yếu tố nguye cơ gây bệnh ung thư hay đột biến di truyền như biến đổi gen, thay đổi cấu trúc nhiễm sắc thể, cấu trúc tế bào.
LLLT: Low Level Laser Therapy được tiên phong sử dụng bởi Endre Master ở Hungary vào cuối những năm 1960, đem lại lợi ích thúc đẩy lành thương giảm đau, giảm viêm và giảm phù nề. Gần đây, laser năng lượng thấp được ứng dụng trong y học bởi đặc tính của quá trình tạo ra quang sinh học, giúp thúc đẩy sự lành thương và giảm đau, giảm viêm. Laser năng lượng thấp được sử dụng trong phẫu thuật hàm mặt để giảm sưng đau sau phẫu thuật chỉnh hình xương, tăng tốc lành thương xương ở vị trí nhổ răng, gãy xương hàm mặt. Nó còn được ứng dụng phổ biến trong điều trị loạn năng khớp thái dương hàm, đau hàm mặt, viêm khớp. Laser năng lượng thấp còn được áp dụng trong việc tái sinh các sợi mô thần kinh sau chấn thương, thúc đẩy quá trình tích hợp xương và thúc đẩy lành thương trên da bằng cách tăng cường biểu mô hoá và tăng tổng hợp sợi collagen bằng nguyên bào sợi. Nó cũng được báo cáo hiệu quả trong việc điều trị đau dây V, herpes và loét sau herpes.
Các hệ thống LLLT thường xử dụng bán dẫn là Laser diode và là những biến thể của Ga-Al-As với bước sóng từ 700-940nm hoặc In-Ga-As-P với bước sóng 600-680nm.
Việc sử dụng LLLT như là một biện pháp bổ trợ, không yêu cầu cao và đem lại hiệu quả trong việc giảm sưng, giảm đau và hạn chế há miệng đã được chứng minh qua các nghiên cứu.
4, Cơ chế của Laser năng lượng thấp hỗ trợ điều trị sau nhổ răng khôn
*Cơ chế giảm đau của LLLT:
– LLLT tác động lên việc sản xuất và giải phóng các chất trung gian hóa học như histamin, prostandin.
– LLLT kích thích sự tổng hợp endorphin nội sinh (hormon giảm đau nội sinh) làm giảm hoạt động của sợi C và bradykinin.
*Tác động của LLLT lên tế bào và sự lành thương:
– Nguyên bào sợi: LLLT kích thích sự tăng sinh của nguyên bào sợi, tăng độ bền của vết thương.
– Tế bào của hệ miễn dịch: Tăng cường hoạt động của đại thực bào, tác động lên tế bào miễn dịch nhằm tăng sản xuất cytokine và yếu tố tăng trưởng.
– Tế bào biểu mô: tăng tốc độ biểu mô hóa.
– Tế bào xương: Tăng sinh, biệt hóa, cốt hóa của các nguyên bào xương, tăng lắng đọng canxi, phospho.
– Hệ thống tuần hoàn: LLLT làm giảm trương lực của cơ trơn thành mạch góp phần giảm đau.
– Tế bào thần kinh: Giảm tổng hợp các chất trung gian gây đau và tái tạo thần kinh bị tổn thương.
– Sự lành thương: Tăng tuần hoàn, tăng nguyên bào sợi, thúc đẩy lành thương và liền sẹo.
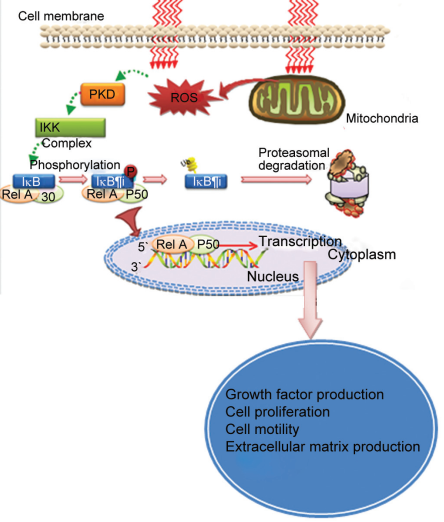
Hình 4.1: Cơ chế và ứng dụng của LLLT: Laser đi qua màng tế bào và các photon được hấp thu vởi ty thể, thúc đẩy quá trình tạo ra các oxy phản ứng (ROS), giải phóng nitrioxide (NO) dẫn đến quá trình phiên mã được tăng cường nhờ các yếu tố phiên mã (NF-kB và AP-1).
Laser B cure: Là laser năng lượng thấp Ga-Al-As (gallium-aluminum-arsenide) – loại laser diode với bước sóng 808 nm, mức năng lượng 250 mW, tần số xung 14 kHz.
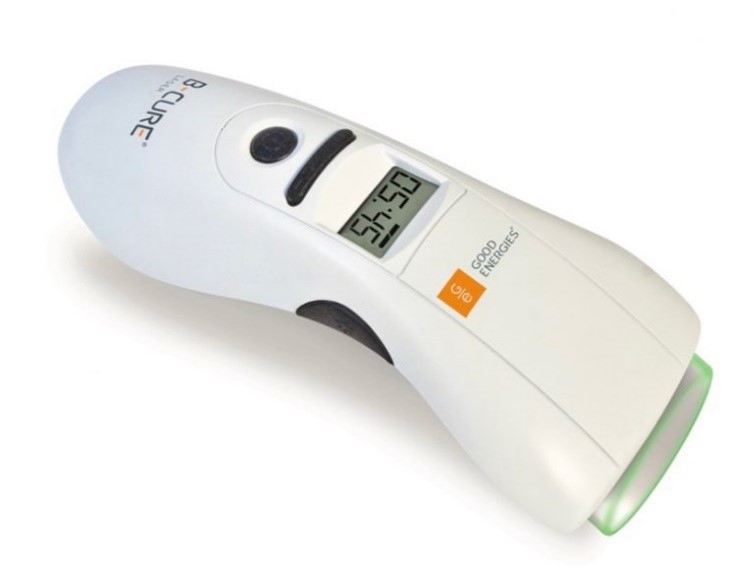
Hình 4.2: Laser B-cure là một loại laser năng lượng thấp.
- Các nghiên cứu về hiệu quả điều trị răng khôn với laser năng lượng thấp
LLLT được sử dụng hỗ trợ sau điều trị nhổ răng khôn vào những thời điểm như ngay sau nhổ răng (Carillo 1990, Femando 1993, Asutay 2018), sau nhổ răng 1-3 ngày (Fikackova 2003, Sampaio 2018).
Vị chí chiếu laser cũng linh hoạt tùy từng loại laser mà có thể chiếu trong miệng tại vùng nhổ răng hoặc chiếu ngoài miệng tại vùng góc hàm, cơ cắn. Thời gian chiếu trong khoảng từ 15-180 giây cho tới vài phút. Đối với laser B-cure thì thời gian điều trị theo khuyến cáo của nhà sản xuất là 8 phút/ 24h và bệnh nhân có thể được hướng dẫn và tự sử dụng ở nhà.
Bước sóng khi sử dụng laser năng lượng thấp được khuyến cáo trong khoảng từ 808-980 nm và công suất không dưới 100 mW.
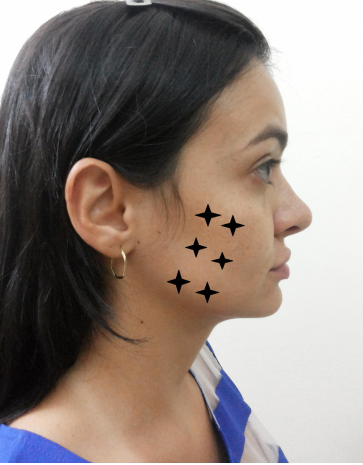
Hình 5.1: Vị trí chiếu ngoài mặt của LLLT sau nhổ răng khôn
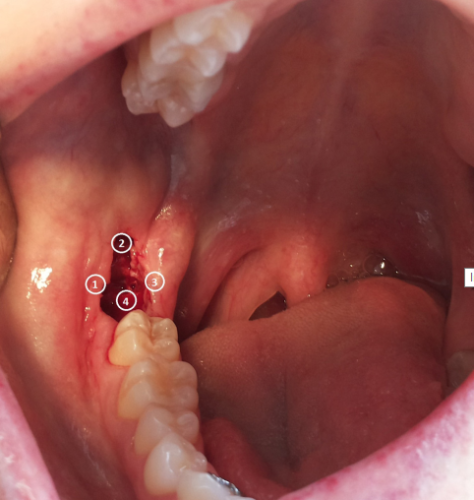
Hình 5.2: Vị trí chiếu LLLT trong miệng: (1) phía ngoài, (2) phía xa, (3) phía trong, (4) phía gần huyệt ổ răng.
Tài liệu tham khảo
- Ayaz H. PATTERN OF IMPACTED MANDIBULAR THIRD MOLAR IN PATIENTS REPORTING TO DEPARTMENT OF ORAL AND MAXILLOFACIAL SURGERY,KHYBER COLLEGE OF DENTISTRY, PESHAWAR. 2012:
- Adeyemo WL, Ogunlewe MO, Ladeinde AL, et al. Prevalence and surgical morbidity of impacted mandibular third molar removal in the aging population: a retrospective study at the Lagos University Teaching Hospital. African journal of medicine and medical sciences. Dec 2006;35(4):479-83.
- Renton T, Egbuniwe O. Chapter 31 – Posttraumatic Trigeminal Nerve Neuropathy. In: Tubbs RS, Rizk E, Shoja MM, Loukas M, Barbaro N, Spinner RJ, eds. Nerves and Nerve Injuries. Academic Press; 2015:469-491.
- Cunha-Cruz J, Rothen M, Spiekerman C, Drangsholt M, McClellan L, Huang GJ. Recommendations for third molar removal: a practice-based cohort study. American journal of public health. Apr 2014;104(4):735-43. doi:10.2105/ajph.2013.301652
- Thắng NP. Nhận xét các biến chứng thường gặp do răng khôn hàm dưới ở người trưởng thành. Tạp trí Y học thực hành. 2017;
- Thắng NP. Nhận xét các biến chứng thường gặp do răng khôn hàm dưới ở người trưởng thành Tạp trí Y học thực hành. 2017;
- Friedman JW. The prophylactic extraction of third molars: a public health hazard. American journal of public health. Sep 2007;97(9):1554-9. doi:10.2105/ajph.2006.100271
- Tùng NA. Nhận xét các dạng răng khôn hàm dưới mọc lệch, ngầm và xử trí. Luận văn tốt nghiệp thạc sĩ, Trường Đại học Y Hà Nội. 2007;
- Greg J. Huang JC-C, , Marilynn Rothen, Charles Spiekerman, Mark Drangsholt, , Loren Anderson, DDS, and Gayle A. Roset. A Prospective Study of Clinical Outcomes Related to Third Molar Removal or Retention. American Journal of Public Health |. 2014;
- Oginni FO, Ugboko VI, Assam E, Ogunbodede EO. Postoperative complaints following impacted mandibular third molar surgery in Ile-Ife, Nigeria. SADJ : journal of the South African Dental Association = tydskrif van die Suid-Afrikaanse Tandheelkundige Vereniging. Jul 2002;57(7):264-8.
- Pedersen A. Interrelation of complaints after removal of impacted mandibular third molars. International journal of oral surgery. Jun 1985;14(3):241-4. doi:10.1016/s0300-9785(85)80035-1
- He WL, Yu FY, Li CJ, Pan J, Zhuang R, Duan PJ. A systematic review and meta-analysis on the efficacy of low-level laser therapy in the management of complication after mandibular third molar surgery. Lasers in medical science. Aug 2015;30(6):1779-88. doi:10.1007/s10103-014-1634-0
- Marković AB, Todorović L. Postoperative analgesia after lower third molar surgery: contribution of the use of long-acting local anesthetics, low-power laser, and diclofenac. Oral surgery, oral medicine, oral pathology, oral radiology, and endodontics. Nov 2006;102(5):e4-8. doi:10.1016/j.tripleo.2006.02.024
- Domah F, Shah R, Nurmatov UB, Tagiyeva N. The Use of Low-Level Laser Therapy to Reduce Postoperative Morbidity After Third Molar Surgery: A Systematic Review and Meta-Analysis. Journal of oral and maxillofacial surgery : official journal of the American Association of Oral and Maxillofacial Surgeons. Feb 2021;79(2):313.e1-313.e19. doi:10.1016/j.joms.2020.09.018
- Kjærgaard Larsen M, Kofod T, Starch-Jensen T. The Use of Cryotherapy in Conjunction with Surgical Removal of Mandibular Third Molars: a Single-Blinded Randomized Controlled Trial. Journal of oral & maxillofacial research. Oct-Dec 2021;12(4):e2. doi:10.5037/jomr.2021.12402
- do Nascimento-Júnior EM, Dos Santos GMS, Tavares Mendes ML, et al. Cryotherapy in reducing pain, trismus, and facial swelling after third-molar surgery: Systematic review and meta-analysis of randomized clinical trials. Journal of the American Dental Association (1939). Apr 2019;150(4):269-277.e1. doi:10.1016/j.adaj.2018.11.008
- Chakravarthi S. Platelet rich fibrin in the management of established dry socket. Journal of the Korean Association of Oral and Maxillofacial Surgeons. Jun 2017;43(3):160-165. doi:10.5125/jkaoms.2017.43.3.160
- Crocco A, D’Elia D. Adverse reactions during voluntary donation of blood and/or blood components. A statistical-epidemiological study. Blood transfusion = Trasfusione del sangue. Jul 2007;5(3):143-52. doi:10.2450/2007.0005-07
- Wieling W, France CR, van Dijk N, Kamel H, Thijs RD, Tomasulo P. Physiologic strategies to prevent fainting responses during or after whole blood donation. Transfusion. Dec 2011;51(12):2727-38. doi:10.1111/j.1537-2995.2011.03202.x
- Calvo AM, Brozoski DT, Giglio FPM, et al. Are antibiotics necessary after lower third molar removal? Oral Surgery, Oral Medicine, Oral Pathology and Oral Radiology. 2012/11/01/ 2012;114(5, Supplement):S199-S208. doi:https://doi.org/10.1016/j.oooo.2011.10.022
- Cho H, Lynham AJ, Hsu E. Postoperative interventions to reduce inflammatory complications after third molar surgery: review of the current evidence. Australian dental journal. Dec 2017;62(4):412-419. doi:10.1111/adj.12526
- Rathe F, Auschill TM, Sculean A, Gaudszuhn C, Arweiler NB. The plaque and gingivitis reducing effect of a chlorhexidine and aluminium lactate containing dentifrice (Lacalut aktiv) over a period of 6 months. Journal of clinical periodontology. Aug 2007;34(8):646-51. doi:10.1111/j.1600-051X.2007.01099.x
- Lập VC. Đại cương về Laser y học và ngoại khoa. 1999;Phần thứ nhất: Laser và thiết bị laser dùng trong y
học
- Goyal M, Makkar S, Pasricha SK, Pradhan S. Low Level Laser Therapy in Dentistry. 2013:
- Carrillo JS, Calatayud J, Manso FJ, Barberia E, Martinez JM, Donado M. A randomized double-blind clinical trial on the effectiveness of helium-neon laser in the prevention of pain, swelling and trismus after removal of impacted third molars. International dental journal. Feb 1990;40(1):31-6.
- Gasperini G, Rodrigues de Siqueira IC, Rezende Costa L. Does low-level laser therapy decrease swelling and pain resulting from orthognathic surgery? International journal of oral and maxillofacial surgery. Jul 2014;43(7):868-73. doi:10.1016/j.ijom.2014.02.015
- Kahraman SA. Low-level laser therapy in oral and maxillofacial surgery. Oral and maxillofacial surgery clinics of North America. May 2004;16(2):277-88. doi:10.1016/j.coms.2004.02.002
- Meenu Goyal SM, Shinam Pasricha. Low Level Laser Therapy in Dentistry. International Journal of Laser Dentistry. 2013;
- de Barros DD, Dos Santos Barros Catão JS, Ferreira ACD, Simões TMS, Almeida RAC, de Vasconcelos Catão MHC. Low-level laser therapy is effective in controlling postoperative pain in lower third molar extractions: a systematic review and meta-analysis. Lasers in medical science. Jul 2022;37(5):2363-2377. doi:10.1007/s10103-021-03470-3
- Pallotta RC, Bjordal JM, Frigo L, et al. Infrared (810-nm) low-level laser therapy on rat experimental knee inflammation. Lasers in medical science. Jan 2012;27(1):71-8. doi:10.1007/s10103-011-0906-1
- Pires D, Xavier M, Araújo T, Silva JA, Jr., Aimbire F, Albertini R. Low-level laser therapy (LLLT; 780 nm) acts differently on mRNA expression of anti- and pro-inflammatory mediators in an experimental model of collagenase-induced tendinitis in rat. Lasers in medical science. Jan 2011;26(1):85-94. doi:10.1007/s10103-010-0811-z
- Elson N, Foran D. Low Level Laser Therapy in Modern Dentistry. Periodontics and Prosthodontics. 01/01 2015;01doi:10.21767/2471-3082.100002
- Fornaini C, Pelosi A, Queirolo V, Vescovi P, Merigo E. The “at-home LLLT ” in temporo-mandibular disorders pain control: a pilot study
LASER THERAPY. 2015;24(1):47-52. doi:10.5978/islsm.15-OR-06
- Landucci A, Wosny AC, Uetanabaro LC, Moro A, Araujo MR. Efficacy of a single dose of low-level laser therapy in reducing pain, swelling, and trismus following third molar extraction surgery. International journal of oral and maxillofacial surgery. Mar 2016;45(3):392-8. doi:10.1016/j.ijom.2015.10.023

 15 Tháng 3, 2024
15 Tháng 3, 2024