Ngưng thở khi ngủ do tắc nghẽn đang trở thành vấn đề sức khỏe đáng lo ngại, đòi hỏi cách tiếp cận điều trị toàn diện với sự phối hợp của nhiều chuyên khoa.
Ngưng thở khi ngủ tắc nghẽn (Obstructive Sleep Apnea – OSA) là tình trạng đường hô hấp trên bị hẹp hoặc sập từng lúc khi ngủ, làm giảm hoặc ngưng luồng khí, gây giảm oxy máu và đánh thức vi thể lặp đi lặp lại suốt đêm. Hậu quả thường gặp là ngủ không sâu, buồn ngủ ban ngày, giảm tập trung, đau đầu buổi sáng, ngáy to, và về lâu dài có thể làm tăng nguy cơ tim mạch – chuyển hóa nếu không được điều trị. Việc điều trị OSA hiện nay không chỉ là câu chuyện của bác sĩ hô hấp/giấc ngủ, mà còn cần sự phối hợp chặt chẽ của bác sĩ răng hàm mặt trong nhiều trường hợp.
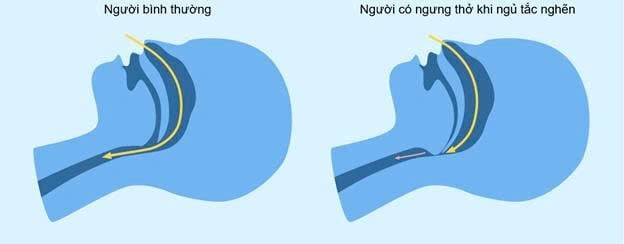
Hình minh họa đường hô hấp trên ở người khỏe mạnh và người có ngưng thở khi ngủ tắc nghẽn (OSA). Ảnh: Như Ngọc.
Ngưng thở khi ngủ do tắc nghẽn (OSA) được điều trị như thế nào?
Điều trị OSA thường là điều trị cá thể hóa, dựa trên mức độ nặng, cấu trúc đường thở, cân nặng, bệnh đi kèm, khả năng dung nạp thiết bị và thói quen sinh hoạt của người bệnh. Theo Viện sức khỏe Hoa Kỳ (NIH/NHLBI), sau khi chẩn đoán bằng thăm khám và xét nghiệm giấc ngủ, bác sĩ có thể chỉ định thay đổi lối sống, các thiết bị áp lực dương đường thở (PAP), khí cụ miệng, hoặc phẫu thuật/tạo hình đường thở trong những trường hợp phù hợp.
1) Thay đổi lối sống: nền tảng nhưng không phải lúc nào cũng đủ
Các biện pháp như giảm cân (nếu thừa cân/béo phì), tập thể dục đều đặn, ngủ đúng giờ, hạn chế rượu/caffeine, bỏ thuốc lá, và tránh nằm ngửa có thể cải thiện triệu chứng và mức độ OSA ở nhiều bệnh nhân. Đây là phần điều trị “nền” rất quan trọng, đặc biệt ở bệnh nhân mức độ nhẹ đến trung bình.
2) PAP/CPAP: điều trị tiêu chuẩn nhưng là thách thức trong tuân thủ điều trị
PAP (đặc biệt là CPAP) là phương pháp phổ biến nhất, tạo áp lực dương để giữ đường thở không bị sập khi ngủ. NIH mô tả CPAP là phương pháp điều trị thường gặp nhất; ngoài ra còn có BPAP và APAP tùy nhu cầu lâm sàng.
Tuy nhiên, hiệu quả thực tế phụ thuộc nhiều vào mức độ tuân thủ. Một số người bệnh gặp khó chịu như khô miệng, nghẹt mũi, khó đeo mask, dẫn đến bỏ điều trị hoặc dùng không đủ giờ. ADA cũng lưu ý PAP có vấn đề về tuân thủ ở một tỷ lệ không nhỏ bệnh nhân.

Hình ảnh minh họa bệnh nhân đeo CPAP (Nguồn: Oklahoma Otolaryngology Associates). Ảnh: Như Ngọc.
3) Khí cụ miệng (oral appliance): lựa chọn quan trọng, đặc biệt khi không dung nạp CPAP
Đây là nhóm điều trị liên quan trực tiếp đến bác sĩ răng hàm mặt. NIH cho biết, nếu bệnh nhân không muốn dùng hoặc không dung nạp CPAP, bác sĩ có thể chỉ định khí cụ miệng và giới thiệu đến bác sĩ răng hàm mặt/chỉnh nha để làm khí cụ cá thể hóa.
Khí cụ đưa hàm dưới ra trước (mandibular repositioning/mandibular advancement) có hai nhóm khí cụ chính: giữ hàm dưới ở vị trí ra trước để giảm xẹp đường thở.
Khí cụ giữ lưỡi (tongue-retaining devices): giữ lưỡi không tụt ra sau.
Hướng dẫn Hiệp hội Y học Giấc ngủ Hoa Kỳ (AASM/AADSM) nhấn mạnh rằng nếu điều trị bằng khí cụ miệng được chỉ định, bác sĩ răng hàm mặt nên dùng khí cụ cá thể hóa và có thể chỉnh tăng dần thay vì khí cụ không cá thể hóa. Hướng dẫn cũng nêu rằng khí cụ miệng là lựa chọn hợp lý cho người lớn bị OSA khi không dung nạp CPAP hoặc muốn lựa chọn điều trị khác.
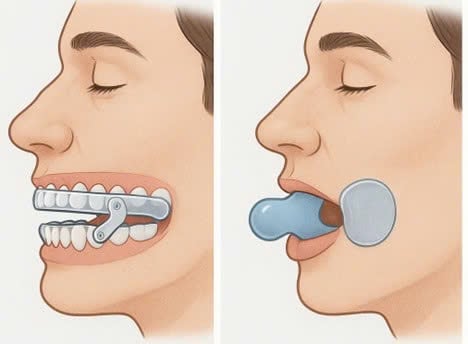
Hình minh họa khí cụ đeo miệng. Ảnh: Như Ngọc.
4) Bài tập cơ miệng – mặt (orofacial therapy) và các hỗ trợ khác
NIH ghi nhận bài tập cơ vùng miệng – mặt (myofunctional/orofacial therapy) có thể có ích ở trẻ em và người lớn trong một số trường hợp, giúp tăng trương lực và phối hợp của các cơ liên quan đường thở trên. Tuy nhiên, đây thường là điều trị hỗ trợ, không thay thế cho điều trị chính ở OSA mức độ vừa/nặng nếu còn tắc nghẽn đáng kể.
5) Phẫu thuật và can thiệp khác
Khi điều trị không phẫu thuật không hiệu quả hoặc không dung nạp, bác sĩ có thể cân nhắc phẫu thuật: cắt amidan (nếu phù hợp), phẫu thuật mở rộng đường thở, đưa xương hàm ra trước, kích thích thần kinh hạ thiệt, hoặc phẫu thuật giảm cân ở bệnh nhân béo phì chọn lọc.
Vai trò của bác sĩ răng hàm mặt trong OSA: không chỉ “làm máng”
Nhiều người nghĩ OSA là bệnh “của hô hấp”, nhưng thực tế bác sĩ răng hàm mặt có vai trò rất quan trọng trong phát hiện nguy cơ, điều trị bằng khí cụ miệng và theo dõi biến chứng răng-hàm-mặt.
1) Sàng lọc nguy cơ ngay tại phòng khám nha
Hiệp hội Nha khoa Hoa Kỳ (ADA) khuyến khích bác sĩ răng hàm mặt sàng lọc rối loạn hô hấp liên quan giấc ngủ (SRBD/OSA) như một phần của khám toàn diện. Bác sĩ răng hàm mặt thường là người gặp bệnh nhân định kỳ, nên có cơ hội phát hiện sớm các dấu hiệu gợi ý như ngáy to, buồn ngủ ban ngày, khô miệng sáng ngủ dậy, nghiến răng (có thể đi kèm), đặc điểm giải phẫu vùng miệng – hàm – họng gợi ý nguy cơ đường thở hẹp, dấu hiệu tăng trưởng sọ mặt bất thường ở trẻ em.
Điểm quan trọng: bác sĩ răng hàm mặt không tự chẩn đoán OSA chỉ bằng khám miệng. ADA cũng nêu rõ không có một dấu hiệu đơn lẻ nào đủ để xác định OSA; bệnh cần được xác nhận bởi bác sĩ với đánh giá và xét nghiệm giấc ngủ phù hợp.
2) Đánh giá khả năng dùng khí cụ miệng sau khi có chẩn đoán từ bác sĩ
Theo ADA, khi bác sĩ chẩn đoán OSA và có chỉ định điều trị bằng khí cụ miệng (qua giấy/điện tử), bác sĩ răng hàm mặt cần đánh giá xem bệnh nhân có phù hợp để chế tạo khí cụ hay không. Điều này bao gồm tình trạng răng, nha chu, số lượng răng nâng đỡ, khớp cắn hiện tại, khớp thái dương hàm (TMJ), khả năng há miệng, vận động hàm dưới, nguy cơ/tiền sử đau cơ – khớp, nghiến răng, mòn răng.
3) Chế tạo, chỉnh khí cụ và tối ưu hóa điều trị
Đây là phần chuyên môn cốt lõi của bác sĩ răng hàm mặt trong y học giấc ngủ. ADA nêu rõ bác sĩ răng hàm mặt chịu trách nhiệm chế tạo khí cụ phù hợp, theo dõi hiệu quả, chỉnh tăng dần vị trí hàm dưới khi cần để tối ưu hiệu quả điều trị.
AASM/AADSM cũng nhấn mạnh vai trò bác sĩ răng hàm mặt trong theo dõi sát khí cụ miệng, thay vì “làm xong rồi thôi”, nhằm giảm tác dụng phụ của khí cụ lên răng – khớp cắn.
4) Theo dõi tác dụng phụ và thay đổi lâu dài ở răng-hàm-mặt
Khí cụ miệng có thể rất hữu ích, nhưng không phải “vô hại tuyệt đối”. ADA ghi nhận các vấn đề có thể gặp gồm đau hàm buổi sáng (thường thoáng qua), khó chịu khớp thái dương hàm, tăng tiết nước bọt hoặc kích ứng niêm mạc, khô miệng (nhất là khi thở miệng), thay đổi khớp cắn theo thời gian (overjet/overbite, chen chúc răng…).
Vì vậy, theo dõi định kỳ là bắt buộc. ADA khuyến nghị bác sĩ răng hàm mặt theo dõi và điều chỉnh khí cụ khi cần, tối thiểu hằng năm; đồng thời AASM/AADSM khuyến nghị tái khám định kỳ với cả bác sĩ răng hàm mặt và bác sĩ giấc ngủ.
5) Phối hợp liên chuyên khoa với bác sĩ giấc ngủ
Một điểm rất quan trọng nhưng hay bị bỏ qua: bác sĩ răng hàm mặt là một mắt xích trong hệ thống điều trị OSA, không phải hoạt động độc lập. ADA khuyến cáo bác sĩ răng hàm mặt cần liên lạc thường xuyên với bác sĩ giới thiệu và các chuyên khoa liên quan về tiến triển điều trị và kế hoạch theo dõi. Đồng thời, ADA và AASM đều nhấn mạnh vai trò của xét nghiệm giấc ngủ theo dõi (follow-up sleep testing) do bác sĩ thực hiện để xác nhận hiệu quả điều trị, nhất là khi triệu chứng tái phát.
Khi nào nên nghĩ đến khí cụ miệng do bác sĩ răng hàm mặt thực hiện?
Về mặt thực hành, khí cụ miệng thường được cân nhắc nhiều trong các tình huống OSA nhẹ đến trung bình, OSA nặng nhưng không dung nạp CPAP, bệnh nhân muốn lựa chọn thay thế CPAP và đã được bác sĩ đánh giá phù hợp, bệnh nhân cần giải pháp gọn nhẹ hơn khi đi công tác/du lịch (nhưng vẫn cần theo dõi đúng chuẩn).
Tuy nhiên, điều này không có nghĩa khí cụ miệng luôn thay thế được CPAP. Hướng dẫn AASM/AADSM nêu rõ CPAP nhìn chung vẫn vượt trội hơn về một số chỉ số đo lường, và thường là lựa chọn đầu tay cho OSA; khí cụ miệng là lựa chọn rất giá trị khi CPAP không dùng được hoặc bệnh nhân ưu tiên phương án khác.
Một số hiểu lầm thường gặp
“Ngáy thì chỉ là phiền người bên cạnh, không cần khám”
Không đúng. Ngáy có thể chỉ là ngáy đơn thuần, nhưng cũng có thể là dấu hiệu của OSA. Hướng dẫn nhấn mạnh cần phân biệt ngáy nguyên phát với OSA bằng đánh giá y khoa phù hợp.
“Mua máng ngủ online là xong”
Khí cụ không cá thể hóa có thể kém hiệu quả hơn và tăng nguy cơ khó chịu/biến chứng. Hướng dẫn AASM/AADSM ưu tiên khí cụ cá nhân hóa do bác sĩ răng hàm mặt đủ năng lực thực hiện và theo dõi.
“Đeo khí cụ thấy đỡ ngáy là coi như khỏi”
Triệu chứng cải thiện là tín hiệu tốt, nhưng chưa đủ để kết luận kiểm soát OSA. Cần tái đánh giá và trong nhiều trường hợp cần xét nghiệm giấc ngủ theo dõi để xác nhận hiệu quả điều trị.
Có thể nói, điều trị ngưng thở khi ngủ tắc nghẽn là một quá trình đa ngành, khí cụ miệng do bác sĩ răng hàm mặt thực hiện là một lựa chọn rất quan trọng và có bằng chứng, đặc biệt khi bệnh nhân không dung nạp CPAP hoặc phù hợp với điều trị thay thế. Vai trò của bác sĩ răng hàm mặt không chỉ dừng ở việc “làm máng”, mà bao gồm sàng lọc nguy cơ, đánh giá chỉ định, chế tạo khí cụ cá thể hóa, chỉnh tối ưu, theo dõi tác dụng phụ răng-hàm-mặt và phối hợp lâu dài với bác sĩ giấc ngủ để đảm bảo hiệu quả điều trị.
Nguồn báo Nông nghiệp và Môi trường: https://nongnghiepmoitruong.vn/dieu-tri-ngung-tho-khi-ngu-do-tac-nghen-d802967.html

 27 Tháng 3, 2026
27 Tháng 3, 2026